Bệnh thận tiểu đường hay bệnh thận đái tháo đường là tình trạng xơ hóa cầu thận, suy giảm chức năng thận do rối loạn chuyển hóa ở người bệnh tiểu đường type 1 và type 2. Cứ 3 người tiểu đường thì có 1 người mắc biến chứng này. Không chỉ ảnh hưởng trầm trọng chất lượng cuộc sống, biến chứng thận của bệnh tiểu đường còn tạo ra gánh nặng chi phí điều trị rất lớn cho người bệnh.
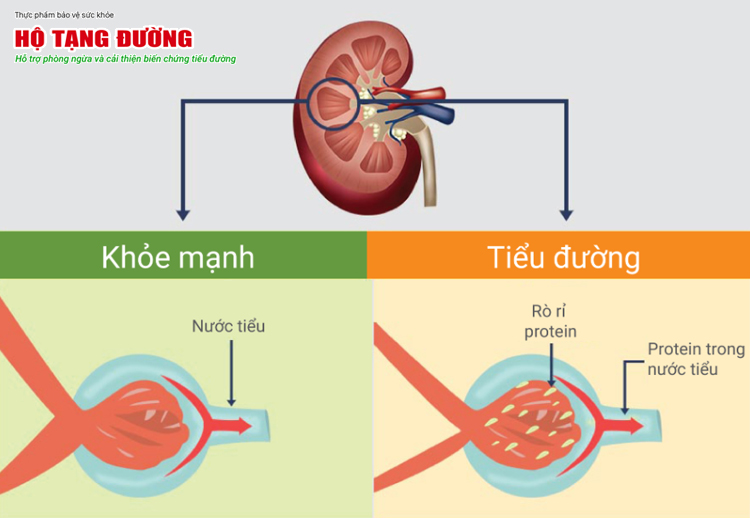
Sau 5 - 10 năm mắc bệnh, người tiểu đường có thể bị biến chứng thận, suy thận
Vì sao bệnh tiểu đường gây biến chứng trên thận?
Công việc chính của thận là lọc chất thải, nước, muối thừa ra khỏi máu và hỗ trợ điều hòa huyết áp. Để làm được điều này, thận cần một hệ thống mạch máu nhỏ (mao mạch) khỏe mạnh.
Ở người bệnh tiểu đường, đường huyết cao sẽ làm các mạch máu nhỏ tại thận bị tổn thương. Điều này khiến thận của bạn không thể làm sạch máu đúng cách gây giữ muối, nước và tăng thải protein ra nước tiểu.
Bệnh tiểu đường cũng gây tổn thương các dây thần kinh khiến quá trình làm rỗng bàng quang gặp khó khăn. Áp lực do bàng quang đầy cũng là một nguyên nhân làm tổn thương thận. Ngoài ra, nếu nước tiểu đọng lại trong bàng quang lâu, vi khuẩn có thể phát triển nhanh chóng gây nhiễm trùng. Nhiễm trùng đường tiết niệu cũng làm suy yếu chức năng thận.
Biến chứng thận của bệnh tiểu đường tiến triển như thế nào?
Bệnh thận tiểu đường thường phát triển qua 5 giai đoạn.
- Giai đoạn 1: Đường huyết tăng cao, lượng máu đến thận tăng khiến thận phải tăng kích thước. Đồng thời trong giai đoạn này, thận phải làm việc nhiều hơn để tăng đào thải đường ra ngoài cơ thể.
- Giai đoạn 2: Mao mạch cầu thận bắt đầu bị tổn thương gây ra những thay đổi mô học tại thận, tiêu biểu là tình trạng màng lọc bị xơ hóa, kích thước lỗ lọc to ra. Tuy nhiên, mức độ tổn thương trong giai đoạn 2 chưa đủ để gây ra các triệu chứng rõ rệt trên lâm sàng.
- Giai đoạn 3: Các dấu hiệu tổn thương thận biểu hiện rõ trên lâm sàng. Người bệnh có thể thấy hiện tượng nước tiểu sủi bọt, có mùi lạ do tiểu ra albumin (lượng albumin trong nước tiểu 24 giờ là 30 - 300 mg). Đây là dấu hiệu chỉ điểm quan trọng cho thấy biến chứng thận của bệnh tiểu đường đang tiến triển nặng hơn.
- Giai đoạn 4: Sau một thời gian dài phải làm việc nhiều hơn, chức năng lọc của thận bị suy giảm. Người bệnh có các triệu chứng rõ ràng, huyết áp tăng, kiểm tra nước tiểu thấy nồng độ albumin, đạm niệu cao (albumin trong nước tiểu 24 giờ lớn hơn 300mg).
- Giai đoạn 5: Bệnh thận giai đoạn cuối. Nếu không điều trị tốt, người bệnh sẽ phải lọc thận hoặc thay thận để duy trì cuộc sống.
Điều đáng nói, biến chứng thận ở bệnh nhân tiểu đường không dừng lại ở suy thận mà còn ẩn chứa nhiều nguy cơ tổn thương các cơ quan khác. Ví dụ như: phù phổi cấp, tăng kali máu, bệnh tim mạch, đột quỵ, bệnh võng mạc tiểu đường, loét chân, rối loạn cương dương… Vì vậy, người bệnh tiểu đường, đặc biệt những người có nguy cơ cao (cao tuổi, tăng huyết áp, mỡ máu) cần chủ động phòng ngừa và phát hiện sớm biến chứng thận để giảm rủi ro.
Chủ động phòng ngừa và phát hiện sớm biến chứng thận của bệnh tiểu đường sẽ giúp bạn giảm rủi ro
Cách nhận biết sớm biến chứng thận của bệnh tiểu đường
Trong giai đoạn đầu của bệnh thận do tiểu đường, người bệnh có thể không nhận thấy bất kỳ dấu hiệu hoặc triệu chứng nào. Một số người bệnh có thể thấy tăng cân, đi tiểu nhiều hơn vào ban đêm hay nước tiểu sủi bọt - dấu hiệu cảnh báo có protein trong nước tiểu. Tuy nhiên đa phần đều bỏ qua các triệu chứng này hoặc nhầm lẫn sang một bệnh lý khác.
Khi chức năng thận suy yếu hơn, nồng độ nitơ urê và creatinin trong máu (BUN) sẽ tăng lên. Và bạn sẽ gặp các dấu hiệu, triệu chứng rõ ràng hơn bao gồm:
- Buồn nôn, nôn, chán ăn
- Ngày càng mệt mỏi, khó thở
- Ngứa, chuột rút (đặc biệt là ở chân)
- Khó tập trung, nhớ nhớ quên quên
- Người xanh xao, suy nhược, thiếu máu
- Huyết áp tăng cao khó hạ
- Cần ít insulin hoặc thuốc tiểu đường hơn.
- Sưng bàn chân, mắt cá chân, bàn tay hoặc mắt
Vì vậy thay vì dựa vào triệu chứng, các chuyên gia khuyến cáo người bệnh nên làm xét nghiệm albumin trong nước tiểu. Đây là cách chính xác và đơn giản nhất giúp phát hiện sớm biến chứng thận của bệnh tiểu đường.
Với bệnh nhân tiểu đường type 2, việc xét nghiệm albumin trong nước tiểu để sàng lọc bệnh thận nên được làm ngay tại thời điểm chẩn đoán và định kỳ hàng năm trong những năm kế tiếp. Trường hợp bị tiểu đường type 1, bệnh nhân nên thực hiện xét nghiệm này khi mắc bệnh 3 - 5 năm, sau đó là sàng lọc hàng năm.
Biến chứng thận tiểu đường điều trị như thế nào?
Biến chứng thận tiểu đường có tiên lượng tốt ở những người bệnh phát hiện sớm, điều trị kịp thời và kiểm soát tốt. Tuy nhiên hầu hết các bệnh nhân bị biến chứng thận tiểu đường đều phát hiện vào giai đoạn muộn, khi thận đã bị mất dần chức năng. Điều này khiến việc điều trị biến chứng thận tiểu đường gặp nhiều khó khăn hơn. Hạ huyết áp và duy trì kiểm soát đường huyết là vô cùng cần thiết để làm chậm sự tiến triển của bệnh thận do tiểu đường.
Có những loại thuốc có sẵn để làm chậm sự tiến triển của tổn thương thận. Chúng bao gồm:
- Thuốc ức chế đồng vận chuyển natri-glucose 2 (SGLT2) như dapagliflozin (Forxiga)
- Thuốc ức chế men chuyển angiotensin (ACE)
- Thuốc chẹn thụ thể angiotensin (ARB) nếu gặp tác dụng phụ khi sử dụng thuốc ACE
Những trường hợp bị suy thận nặng, người bệnh sẽ được điều trị bằng chạy thận nhân tạo hoặc ghép thận nếu có người hiến tặng phù hợp.

Bệnh nhân suy thận giai đoạn muộn sẽ phải lọc máu để duy trì sự sống
Bí quyết phòng ngừa biến chứng thận cho người tiểu đường
Phòng bệnh hơn chữa bệnh, điều này rất đúng với biến chứng thận của bệnh tiểu đường. Để giảm nguy cơ phát triển bệnh thận do tiểu đường, bạn cần.
- Kiểm soát tốt đường huyết: Các thuốc hạ đường huyết là giải pháp không thể thiếu để giữ lượng đường trong máu khi đói, sau ăn và HbA1c trong mức cho phép. Tuy nhiên bạn cũng đừng quên các giải pháp khác như tập thể dục, ăn nhiều rau xanh, hạn chế chất bột đường, thảo dược hỗ trợ… Một số mẹo trong ăn uống có thể giúp bạn không phải kiêng khem quá mức mà vẫn giảm được lượng đường trong máu là: ăn rau trước khi ăn cơm, chia nhỏ bữa ăn, ăn đúng giờ, không bỏ bữa, ăn ngũ cốc nguyên hạt thay vì cơm trắng...
- Kiểm soát tốt huyết áp và mỡ máu. Nếu bạn bị huyết áp cao hoặc cholesterol trong máu cao, hãy điều trị tích cực theo chỉ định của bác sĩ. Việc điều trị huyết áp và mỡ máu thường bao gồm dùng thuốc, tập thể dục, ăn giảm muối và giảm chất béo.
- Cẩn thận khi dùng thuốc giảm đau: Lạm dụng các thuốc giảm đau không kê đơn như aspirin và ibuprofen (Advil, Motrin IB) có thể dẫn đến tổn thương thận. Do đó, hãy hỏi ý kiến dược sĩ và dùng theo đúng hướng dẫn.
- Duy trì cân nặng hợp lý: Nếu bạn đang ở mức cân nặng hợp lý, hãy cố gắng duy trì nó bằng chế độ ăn và cách hoạt động thể chất hầu hết các ngày trong tuần. Nếu bạn thừa cân hay béo phì, hãy nói chuyện với bác sĩ về các chiến lược giảm cân, chẳng hạn như tăng hoạt động thể chất hàng ngày và giảm lượng calo.
- Bỏ hút thuốc. Hút thuốc lá có thể làm hỏng thận của bạn và làm cho tình trạng tổn thương thận hiện tại trở nên trầm trọng hơn. Nếu bạn là người hút thuốc, hãy nói chuyện với bác sĩ của bạn về các chiến lược bỏ thuốc. Các nhóm hỗ trợ, tư vấn và thuốc đều có thể giúp bạn dừng việc hút thuốc một cách dễ dàng hơn.
Nghiên cứu tại Đại học Y học cổ truyền Thượng Hải cho thấy, sử dụng Mạch Môn giúp ngăn ngừa tình trạng xơ hóa cầu thận và hỗ trợ giảm lượng ure, albumin niệu ở những người tiểu đường đã bị biến chứng thận. Đây là một phương án an toàn mà người bệnh tiểu đường có thể lựa chọn để phòng ngừa biến chứng thận tốt hơn.
Đặc biệt, tác dụng bảo vệ thận của Mạch môn sẽ được tăng cường nếu được kết hợp với các thảo dược hỗ trợ ổn định đường máu và bảo vệ tính toàn vẹn của mạch máu, thần kinh khác như Lá Xoài, Hoàng đằng, Nhàu, Hoài Sơn, Câu kỷ tử... Thực tế, sự kết hợp này cũng được các nhà khoa học tận dụng trong các viên uống hỗ trợ tiện dụng.
Biến chứng thận của bệnh tiểu đường có thể trở nên tồi tệ hơn theo thời gian. Tuy nhiên, bạn có thể thực hiện các lời khuyên kể trên để giữ cho thận khỏe mạnh, giúp làm chậm quá trình tổn thương thận hoặc trì hoãn suy thận.
Xem thêm:
5 triệu chứng “tố cáo” bệnh thận tiểu đường ít ai ngờ
Biến chứng bệnh tiểu đường: Dấu hiệu & cách phòng ngừa hiệu quả
Tài liệu tham khảo: niddk.nih.gov

 DS Bích Ngọc
DS Bích Ngọc






